Celková rekonstrukce chrupu náhradou nesenou implantáty: digitální metody výroby okamžitě umístěné náhrady a bezpečné rehabilitace
Digitální svět mění naše životy. Nové technologie nacházejí své místo v každodenní práci a jsou přínosem i pro moderní medicínu jako takovou. V dentální implantologii značně zlepšily možnosti analýzy a předvídatelnost práce zubního lékaře/implantologa prostředky, jako digitální objemová tomografie (DVT) a související nástroje pro diagnostiku a plánování. Klinické výsledky splňují i ty nejvyšší nároky na přesnost a bezpečnost.

Následující článek pojednává o metodách plánování implantologického ošetření a jejich začlenění do praxe, kde nejvíce záleží na předvídatelném, okamžitém a dlouhodobém úspěchu dosaženém s co možná největší jistotou, který se promítne do zubní náhrady pacienta v podobě co nejlepšího individuálního a esteticky funkčního výsledku.
Dentální implantologie využívající nitrokostních implantátů (IDE) je součástí možností dobře zavedené stomatologické péče vedoucí k estetické a funkční zubní náhradě. Ačkoli se v počátečních letech implantologie hojně diskutovaly základní aspekty, jako doba vhojování implantátu, vlastnosti různých povrchů implantátů a nové mechanismy kotvení náhrad, v současné době se více zaměřujeme na digitální prvky implantologických postupů práce.
- Jak dnes funguje plánování ošetření dentálními implantáty?
- Jaké jsou bezpečné způsoby plánování v dentální implantologii?
- Jak mohou být protetická řešení předvídatelnější při náročných počátečních situacích?
- Co potřebujeme pro náhradu umístěnou ještě v průběhu chirurgického zákroku?
- Kam vede vývoj implantologických systémů?
Odpovědi na tyto otázky jsou zahrnuty v rozborech několika níže uvedených složitých klinických situací. Ústředním bodem všech úvah je rovněž klinická proveditelnost a bezpečnost.
Digitální podpora při vyšetření a diagnostice
Plánování vysoce individuální náhrady je založeno na důkladném prozkoumání anamnézy pacienta a diagnostice současných symptomů. Neberou se v potaz jen aspekty patrné z radiologického vyšetření, ale také, a to hlavně, klinické aspekty, tj. anatomické, funkční a estetické. Budeme úspěšní, a naši pacienti spokojení, pouze tehdy, pokud tyto informace pečlivě shromáždíme a zaznamenáme, abychom je mohli využít při rozvaze a zahrnuli je do plánu ošetření jako významnou složku.
Kromě toho by neměly být opomíjeny ani socioekonomické podmínky, což znamená, že vždy musíme vyhodnotit i kritéria, jako je věk pacienta, schopnost motivace a ekonomické možnosti. Často se například setkáváme s mladými pacienty, kteří mají značně nevyhovující ústní hygienu v důsledku sociálního zázemí v jakém žijí a chybějící nebo poškozené zuby jim mohou bránit v začlenění do lepšího sociálního prostředí. Tato skupina pacientů si je často vědoma katastrofického stavu zubů a podniká okamžitě kroky k nápravě této situace.
Posouzení pacienta a jeho potřeb
Při posuzování všech klinických postupů plánování náhrad nesených implantáty lze volit mezi třemi typy náhrad:
- Hybridní náhrady
- Snímatelné náhrady
- Fixní náhrady kotvené na implantátech (obr. 1a–d)
Hybridní náhrady jsou preferovanou volbou ošetření u geriatrických pacientů. Nicméně, stejně jako u mladších pacientů, i zde často dáváme přednost fixním nebo snímatelným náhradám. Typickou vlastností snímatelných náhrad je jejich efektivní hygiena a finanční dostupnost. Fixní náhrady znamenají pro pacienty delší dobu ošetření a značnou finanční investici.
Ve většině případů je nutná rozsáhlá rehabilitace a rekonstrukce v horní i dolní čelisti. Často jsou navíc nutné velké augmentační zákroky, které značně prodlužují dobu ošetření i hojení (obr. 2a–i, 3a–g). Před zahájením ošetření zahrnujícího fixní náhradu je proto nutné zajistit, aby pacient zvládal udržovat vysoký a trvalý standard ústní hygieny. S ohledem na stárnutí populace je při určování prognózy a životnosti definitivní náhrady nesené implantáty zásadní schopnost spolupráce ze strany pacienta. Cílem náhrady nesené implantáty totiž musí mj. být dosažení stavu měkkých tkání v okolí implantátů, který bude klinicky stabilní a proteticky adekvátní (obr. 4, 5).
U pacientů s předpokládanou bezzubostí by mělo plánování ošetření zahrnovat všechny klinické parametry, stejně jako parametry týkající se samotných implantátů:
- Jaký druh náhrady můžeme nebo budeme realizovat? (tzn. možnosti)
- Jak lze začlenit budoucí plánování protetické náhrady? (tzn. postup)
- Je optimálním řešením snímatelná nebo fixní náhrada? (tzn. praktičnost)
Zejména v případě plánování u v budoucnu bezzubých pacientů, kteří přijdou do naší ordinace ještě s kompletním chrupem nebo s jeho zbytky, je nanejvýš důležité, aby byly splněny všechny parametry pro celkovou rekonstrukci čelisti. V těchto případech musí být kromě obvyklého postupu plánování zahrnuto také vyhodnocení stavu tvrdých a měkkých tkání, nezbytných extrakcí a možných budoucích problémů souvisejících s úbytkem kosti.
Plánování a realizace chirurgických zákroků vyžaduje vysokou úroveň klinických a rutinních kompetencí. V tomto spektru ošetření se často setkáváme s relativně mladou populací pacientů. Tito pacienti trpí genetickými nebo sociálními predispozicemi a často představují problematickou populaci pacientů.

Obr. 1: Klinické situace a koncepce řešení u bezzubých pacientů: a) hybridní; b) „all on X“; c) snímatelná; d) fixní náhrada.

Obr. 2: Fixní náhrada je problematická, je-li třeba nejprve vytvořit kostní lůžko a odebrat kostní štěp z hřebene kyčelního kloubu.

Obr. 3a–g: Fixní náhrada nesená implantáty, v tomto případě s delší dobou ošetření z estetického důvodu a funkční ošetření měkkých tkání pro umožnění kvalitní hygienické péče (náhrady zhotovil Andreas Kunz, Berlín, Německo).

Obr. 4, 5: Stabilní, zdravé a dobře vytvarované měkké tkáně v okolí implantátu jsou základním předpokladem a prvkem ošetření nezbytným pro udržitelnou suprastrukturu kotvenou na implantátech.

Obr. 4, 5: Stabilní, zdravé a dobře vytvarované měkké tkáně v okolí implantátu jsou základním předpokladem a prvkem ošetření nezbytným pro udržitelnou suprastrukturu kotvenou na implantátech.

Obr. 6: Pacientka s problematickou počáteční situací.

Obr. 7: Sběr dat pomocí DVT skenování – na základě měření hustoty kostí (Hounsfieldovy jednotky) se generují datové sady DICOM, které lze dále zpracovávat pomocí rekonstrukčního softwaru.

Obr. 8: Klasický postup odstupňovaného plánování implantátů na základě 2D a 3D dat, s možností přenosu těchto analytických výsledků na chirurgickou šablonu (Guided Template).

Obr. 9: Ukázka šablony zhotovené pomocí platformy R2Gate: Propojení 3D diagnostiky s 3D plánováním pro implementaci v 3D chirurgii je dosaženo prostřednictvím šablony.

Obr. 10a–f: Sekvence digitálního plánování pomocí softwaru R2Gate za účelem výroby šablony.

Obr. 11a: Sada vrtáků R2Gate. Obr. 11b: Sada frézek R2Gate. Obr. 11c: Sada kotevních pinů.
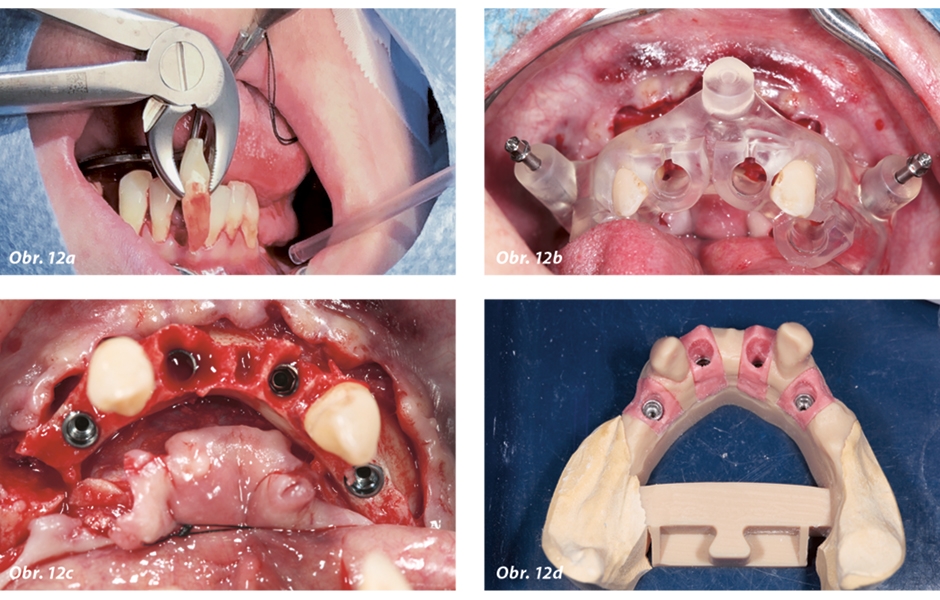
Obr. 12a–d: Kontrola a výsledek zákroku s R2Gate provedeného na základě plánování. Logická posloupnost všech jednotlivých kroků: a) extrakce; b) nasazení šablony R2Gate; c) výsledek: zavedené implantáty; d) model situace.

Obr. 13a, b: Koncepce „all on X“: a) šikmé umístění distálních implantátových abutmentů; b) modifikované paralelní uspořádání všech implantátových abutmentů.

Obr. 13a, b: Koncepce „all on X“: a) šikmé umístění distálních implantátových abutmentů; b) modifikované paralelní uspořádání všech implantátových abutmentů.

Obr. 14a–e: Případ pacienta s implantáty v modifikované pozici zavedenými technikou „all on 6“.

Obr. 14f–j: Výsledné práce in situ (protetické práce zhotovil Andrea Rosinski, DentalConcept, Berlín, Německo).

Obr. 15a–g: U 49letého pacienta se objevilo rozsáhlé onemocnění parodontu. Diagnóza byla jasná: extrakce všech horních zubů.

Obr. 15a–g: U 49letého pacienta se objevilo rozsáhlé onemocnění parodontu. Diagnóza byla jasná: extrakce všech horních zubů.

Obr. 15a–g: U 49letého pacienta se objevilo rozsáhlé onemocnění parodontu. Diagnóza byla jasná: extrakce všech horních zubů.

Obr. 16: Postup měření ISQ (RFA) poskytuje informace o primární stabilitě implantátů.
Komplexní řešení naplánovaná a realizovaná s maximální přesností
Skupina, která pracovala společně s Kirschem a Ackermannem před více než dvaceti lety, zavedla „zpětné plánování“. To znamená, že tým složený ze zubního lékaře (implantologa a protetika) a zubního technika musí nejprve určit cíl, kterého má být u konkrétního pacienta dosaženo. Kýžený výsledek je optimální řešení pro daného pacienta založené na klinických indikacích, prodiskutovaných potřebách pacienta a proveditelnosti. Při plánování náhrady je proto nezbytné uvážit každý požadavek kladený na ošetření. Je to jediný způsob, jak se lze bezpečně vyhnout chybám v průběhu ošetření a dosáhnout požadovaných výsledků.
Předběžné ošetření a diagnostika
Všechny informace a charakteristiky týkající se pacienta, včetně anatomických, funkčních a parodontologických klinických údajů, musí být získány a zdokumentovány ještě před zahájením ošetření. Je třeba zohlednit také přání a očekávání pacienta týkající se ošetření a realizace dané rehabilitace. Abychom zabránili akutním infekcím, musíme v počáteční fázi vyléčit zánětlivé procesy, zahrnující periodontální záněty a extrahovat nefunkční zuby. Toto je ještě důležitější, pokud je v plánu umístění náhrady bezprostředně po zavedení implantátů. Fáze předběžného ošetření je klíčová a snižuje riziko infekce při implantaci a současném umístění náhrady.
Obrázky 6a–i zachycují příklad složitého klinického případu implantace provedené v anestezii. Cílem byla celková rekonstrukce zahrnující zavedení implantátů a okamžité umístění zubní náhrady. Vzhledem k časovým a ekonomickým omezením pacienta jsme použili při počátečním předvrtání pouze jednoduchou chirurgickou šablonu. Bez značné zkušenosti a erudice operatéra tento postup zvyšuje možnost chirurgických komplikací. Navíc i distální otvory (šikmé zavedení) pro implantát bez 3D chirurgické šablony mohou představovat problém. V současnosti lze řešit složité implantologické situace pomocí 3D diagnostiky a plánovacího softwaru. Prakticky všichni výrobci implantátů poskytují podporu pro 3D plánovací nástroje.
Plánování a příprava ošetření
Po dokončení předběžného ošetření začíná fáze plánování a realizace vlastního implantologického ošetření. Základem každé 3D analýzy a postupu plánování je digitální objemová tomografie (DVT) a následné doplnění 2D snímků o 3D snímky. Kromě možností 3D vizualizace zahrnuje DVT rovněž digitální analýzu kvality a kvantity kosti (obr. 7). Na základě dalšího zpracování 3D dat je možno ve speciálním plánovacím softwaru vytvořit individuální 3D chirurgickou šablonu, která přesně zachycuje umístění implantátů (obr. 8).
V posledních dvaceti letech se používají a průběžně zdokonalují různé plánovací systémy a softwarové moduly, kupříkladu Simplant, CoDiagnostix, Med3D a Smop. V současné době je většina 3D nástrojů pro plánování propojena s implantologickými systémy konkrétních výrobců. Tyto vazby vedou k individuálním kombinacím s dobrými až výbornými klinickými výsledky. Společnost Megagen se ale vydala zcela jiným směrem. S platformou R2Gate předložil tento výrobce implantátů platformu otevřenou i pro implantátové systémy konkurenčních dodavatelů. Tato platforma pro plánování umožňuje zpracovávat a plánovat i ty nejsložitější případy a umožňuje jejich zvládnutí za využití 3D chirurgie (obr. 9, 10a–f).
Při práci se systémem R2Gate je zapotřebí jen několik přípravných kroků. Pomocí složení intraorálních skenů a 3D snímků vzniknou komplexní data pro následné plánování. V platformě R2Gate je možné zpracovávat data z různých zdrojů. Uživatelé tak mohou při plánování využít pomoci dalších odborníků a spolehlivě vyřešit i ty nejproblematičtější klinické případy.
Dalším krokem je virtuální 3D plánování náhrady, které se provádí kompletně z protetického hlediska a online prostřednictvím aplikace TeamViewer nebo programu pro plánování R2Gate v počítači či iPadu. Je navržena budoucí náhrada zároveň s umístěním implantátů podle optimálních proveditelných specifik. Na základě takto určených pozic implantátů pak software pro plánování vygeneruje chirurgickou šablonu pro implantologa (obr. 10a–f, 12b).
Realizace chirurgické a protetické fáze
V minulosti museli být implantologové často připraveni na řadu problémů během chirurgické fáze, nicméně nyní lze předpokládat, že díky přesně naplánovanému zavedení bude optimální postup implantologického ošetření zajištěn spolehlivě. Kromě toho tato metoda 3D plánování výrazně minimalizuje čas potřebný pro samotný zákrok a tím samozřejmě i riziko pro pacienta. Nelze však zapomínat, že zkrácení doby zákroku kompenzuje čas potřebný pro předoperační plánování – implantolog sice ušetří čas během výkonu, tento čas ale musí investovat do předchozího plánování zákroku. Celý proces je nutno dobře zvládnout logisticky, protože pro implantologa je důležité sladit předoperační, operační a pooperační harmonogramy pro sledování pacienta. Z tohoto důvodu ještě více než kdykoli předtím nabývá na významu časový management a týmový přístup i pro zubního technika. Pomocí 3D šablony a průvodce plánovaným zákrokem R2Gate můžeme přesně a předvídatelně provádět komplexní implantologické rehabilitace. Po plánovacím sezení u centrálního systému R2Gate implantolog získá nejen skutečný model situace, ale i nezbytné prováděcí protokoly (obr. 10a–f) a potřebnou sadu předvrtávačů (obr. 11a–c). Je také možné objednat a dodat do ordinace odpovídající augmentáty. Obrázky 12a–d znázorňují plánování s umístěním všech implantátů, včetně vyhodnocení kvality kosti a umístění kotevních pinů. Před operací je samozřejmě nutno dodanou chirurgickou šablonu sterilizovat, a to v běžném horkovzdušném sterilizátoru.
Jak přesné jsou naše chirurgické šablony? Podle typu použitého implantačního systému se přesnost pohybuje mezi 0,3 a 0,8 mm. Ve většině případů poskytují tyto 3D šablony také vertikální hloubkovou zarážku. Je tak zajištěna rovněž vynikající přesnost, pokud jde o hloubku zavedení implantátu, která umožňuje umístit vrtaný otvor až o 1,5–2,0 mm blíže k citlivým tkáním, jako je dolní mandibulární nerv (obr. 13a–b). Zatímco tradiční náhrada typu „all on X“ představuje vždy náhradu na distálně skloněných implantátech, která je v závislosti na použitém implantačním systému spojena s více či méně špatným přístupem, především pak v distálním úseku, implantační systém AnyRidge (Megagen) nabízí pro tento typ náhrady výhody: Pomocí sedmi délek implantátů v rozmezí od 5,5 do 15 mm a deseti průměry implantátů v rozmezí od 3,5 do 8,0 mm je možné ve více než 90 % klinických případů zavést krátké distální implantáty kolmo k okluznímu povrchu, tzn. vzájemně paralelní. Klinické výhody jsou zcela zřejmé.
Tato varianta implantátů podstatně usnadňuje chirurgické procedury. Je výrazně jednodušší zavést čtyři, pět nebo šest implantátů, jsou-li paralelní. Ukázku, jak tato modifikovaná koncepce „all on X“ funguje u implantátů AnyRidge v konkrétním klinickém případu, vidíte na obrázcích 14a–j, na kterých je zachycena koncepce „all on 6“.
Okamžitě nasazená fixní náhrada
Skutečnost, že pacient není ani na přechodnou dobu zcela bez zubů, je častý faktor ovlivňující rozhodování, zda podstoupit takto složité ošetření. Krom toho se jedná díky předvídatelně přesným technikám zavádění implantátů, rychlému zavedení implantátů a okamžitě umístěné náhradě o klinicky nejspolehlivější prostředek, jak zabránit ztrátě implantátu. Implantologové se obávají scénářů, kde jsou implantáty zavedené do čerstvých extrakčních ran (okamžité zavedení) nebo do kosti s nízkou hustotou (typ III nebo typ IV) během fáze hojení vystaveny nekontrolovaným žvýkacím silám přenášeným snímatelnými můstky nebo částečnými snímatelnými náhradami. To může vést ke komplikacím během vhojování implantátu a v nejhorším případě až ke ztrátě oseointegrace a následné ztrátě implantátu. Je proto zapotřebí se za každou cenu vyhnout nepředvídatelným událostem.
Další zajímavý klinický příklad ukazuje kompenzaci hned několika rizikových proměnných (obr. 15a–g). Tento případ je ukázkou optimálního sladění všech fází ošetření:
- Realizace komplexního naplánování
- Zhojení periodontálních defektů po extrakcích několika zubů
- Zajištění žvýkací funkce a oseointegrace implantátů s ohledem na náhradu
Pro potvrzení možnosti okamžitého umístění náhrady je nezbytné vyhodnocení výsledků měření prostřednictvím metody rezonanční frekvenční analýzy (RFA). Tento typ vyhodnocení umožňuje posouzení stability implantátu s ohledem na zatížení v ose. Mnoho implantologů se spoléhá pouze na točivý moment (Ncm) naměřený při zavádění implantátu, podle kterého určují jeho stabilitu. Tato síla při zavádění je ale čistě rotační a poskytuje jen malou představu o zatížení v ose nově zavedených implantátů. Navíc nad určitou hodnotou (> 50 Ncm) je těžké točivý moment vůbec zjistit.
Použití metody rezonanční frekvenční analýzy (RFA) se osvědčilo u speciálních malých abutmentů (SmartPegs) a poskytuje vědecký základ pro posouzení stability implantátu a jeho nosnosti. Hodnota ISQ, která je výsledkem uvedeného měření, se proto jeví v raném stadiu jako přiměřeně reprezentativní pro odhad stability implantátu (obr. 16). Díky řezným závitům navíc implantát často vykazuje při zavádění podstatně větší síly, a tudíž vynikající primární stabilitu. Díky samořeznému mechanismu závitů implantáty AnyRidge obvykle vykazují velmi dobrou primární stabilitu, a to i u velice měkkých typů kostí. To znamená, že chirurg může po zavedení implantátu počítat s uspokojivými hodnotami ISQ.
Klinické zkušenosti a závěr
Integrace 3D diagnostiky, 3D plánování a 3D řízené chirurgie umožňuje implantologům rozvíjet bezpečné klinické koncepce, které přinášejí pacientům klinické a ekonomické výhody. Naši pacienti jsou nadšení, váží si těchto postupů ošetření a poctivě dodržují pooperační pokyny. Pouze v takovém případě si můžeme být jisti, že během fáze vhojování implantátů nedojde k traumatickým událostem.
V podobě metody rezonanční frekvenční analýzy máme navíc k dispozici nástroj, který nám často umožňuje validovat naše klinické procesy z hlediska managementu kvality. Příklad typické hodnoty ISQ u implantátů AnyRidge zavedených do kosti typu II/II je:
- ISQ 75–78 při prvotním měření po zavedení implantátu
- ISQ 78–82 při druhém měření po šesti týdnech od zavedení
- ISQ > 82 při třetím měření po šesti měsících od zavedení
Tyto informace nám umožňují realizovatelné koncepce okamžitého zatížení na základě diagnostiky využívající analýzu kostí prostřednictvím DVT, moduly 3D plánování využívající data DICOM a komplexní systémy plánování – lze doporučit zejména otevřené platformy pro plánování, jako je R2Gate, protože fungují nezávisle na používaném systému implantátů. R2Gate lze vyhodnotit jako velmi přesný efektivní a uživatelsky přívětivý interaktivní nástroj pro začínající i zkušené implantology. Tato plánovací platforma může poskytnout začínajícím implantologům hned několik pomůcek pro dosažení kvalitního a dlouhotrvajícího výsledku, a to navzdory jejich nedostatečným zkušenostem s řešením složitých klinických situací. Pokrok v digitálních technologiích se nikdy nezastaví. Budeme se proto muset spolu s pokrokem ve stomatologii obecně a speciálně pak v implantologii neustále dále vzdělávat a učit se, jak používat nebo aplikovat tyto nové digitální nástroje a digitální „asistenty“ způsobem, který bude prospěšný našim pacientům i nám.
Buďte v obraze
Chcete mít pravidelný přehled o nových článcích na tomto webu, akcích a dalších novinkách? Přihlaste se k odběru newsletteru.
Odesláním souhlasíte s našimi zásadami zpracování osobních údajů.
 Články
Články
12. 6. 2024 | Implantologie
Dále bylo naplánováno zhotovení provizorního šroubovaného můstku z PMMA vyrobeného pomocí CAD/CAM. Subgingivální tvar můstku by měl být konkávní od horní části implantátu až po úroveň gingivy…
 Články
Články
21. 12. 2024 | Obecná stomatologie
Dobře zdokumentovaná interdisciplinární kazuistika kosmetické stomatologie: řešení diastema, tremat a krátkých korunek u mladé pacientky, které zahrnovalo prodloužení klinických korunek kombinací osteoplastiky a apikálně posunutého laloku, bělení a zhotovení keramických fazet.
 Články
Články
25. 1. 2024 | Zprávy z firem
Dnešní dynamická doba přináší zubním laboratořím mnoho variant výroby skeletových náhrad...