Rehabilitace u pacienta se závažným onemocněním parodontu
Dentální implantáty jako alternativa rekonstrukce chybějících zubů získaly na významu od jejich zavedení v sedmdesátých letech 20. století, dnes jsou jednou z hlavních možností léčby defektního chrupu [1–2].
V počátcích dentální implantologie existovala obava, zda pacienti s parodontálním onemocněním mohou mít dentální implantáty, nebo zda infekční patologie podobná té, která vzniká v okolí jejich zubů, by mohla postihnout i periimplantační tkáně; tato problematika byla značně diskutována [3, 4]. Za normálních podmínek je periimplantátová mikroflóra tvořena především grampozitivními koky a nepohyblivými bacily, a jen malým počtem gramnegativních anaerobních bakterií, což je podobné jako v případě mikroflóry zdravých zubů. U periimplantátové mukositidy je vyšší počet koků a pohyblivých bacilů podobně jako u gingivitidy, zatímco u periimplantitidy je vyšší počet gramnegativních, pohyblivých a anaerobních druhů (Porphyromonas gingivalis, Tannerella forsythia a Treponema denticola), které se vyskytují při parodontitidě. Nicméně některé mikroorganismy, jako je Staphylococcus aureus, Staphylococcus epidermidis a Candida spp., které obvykle nenacházíme u parodontitidy, byly identifikovány v oblastech periimplantitidy [3–8]. Proto existuje rozpor mezi oběma patologiemi z hlediska mikroorganismů, které je způsobují. Bylo také zjištěno, že zánětlivé reakce vzniklé u obou stavů jsou odlišné. U pokročilých lézí periimplantitidy se vyskytují infiltráty bohaté na T a B buňky a také na neutrofily a makrofágy ve vyšším počtu než u pokročilých parodontálních lézí, což naznačuje, že zánětlivá reakce u periimplantitidy je agresivnější [9–11].
Další skutečnost, kterou musíme vzít v úvahu při léčbě u pacientů s parodontálním onemocněním, je, že stejně jako zubní kaz mají parodontopatie multifaktoriální patologii, kde bakterie hrají důležitou roli. Kromě toho se na jejich genezi podílejí: kouření, hygienické návyky v péči o ústní dutinu a další faktory, např. celková onemocnění jako je diabetes [10–11]. Pochopením etiologie parodontitidy a periimplantitidy lze komplexně vyhodnotit jak výchozí zdravotní situaci pacienta při plánování ošetření dentálními implantáty, tak etiologické faktory, které lze upravit a vytvořit tak příznivější prostředí pro správnou integraci a přežití zavedených implantátů [12–13].
V mezinárodní literatuře najdeme studie popisující úspěšné ošetření pacientů s těžkým parodontálním onemocněním pomocí dentálních implantátů, přestože byly některé zuby postižené patologií ponechány [11–15]. Úspěch je podmíněn výběrem zubů s dobrou prognózou, vhodných implantátů a důkladnou kontrolou ústní hygieny pro zajištění zpomalení progrese parodontálního onemocnění, a současnou zásadní redukcí vlivu dalších kofaktorů (např. tabakismu, nedostatečné domácí hygieny, diabetu apod.) [14–16]. Následující klinický případ ukazuje „step-by-step“ postup ošetření pomocí implantátů u pacienta s těžkým parodontálním onemocněním s cílem dosáhnout dlouhodobého úspěchu léčby.
Buďte v obraze
Chcete mít pravidelný přehled o nových článcích na tomto webu, akcích a dalších novinkách? Přihlaste se k odběru newsletteru.
Odesláním souhlasíte s našimi zásadami zpracování osobních údajů.
Klinický případ
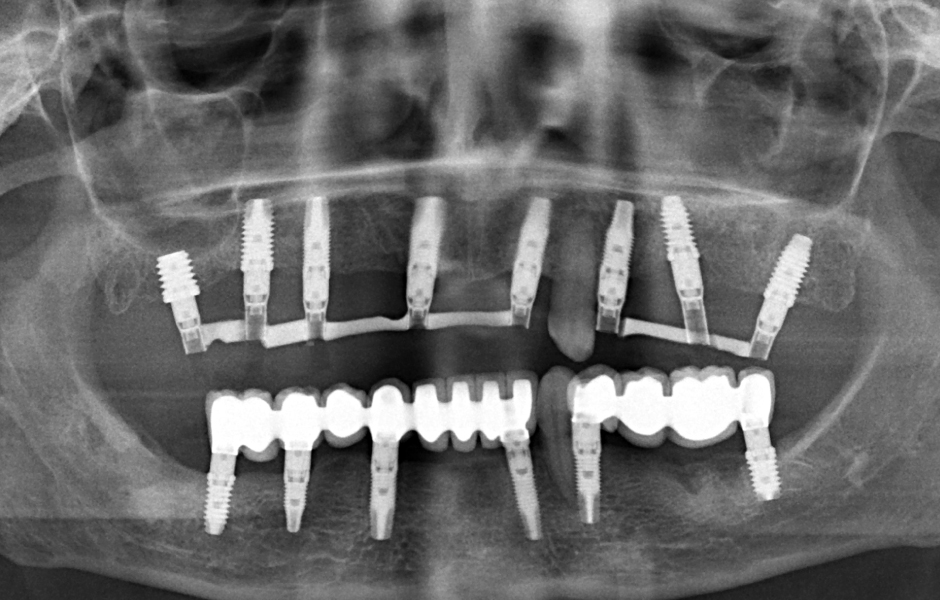
Případ popisuje sanaci 65leté pacientky s pokročilým onemocněním parodontu. Pacientka řadu let nosila horní a dolní částečné snímatelné náhrady. Špatný stav zbytkového chrupu začal zhoršovat retenci náhrad a byl příčinou bolesti kotevních zubů. U většiny zbývajících zubů byla zjištěna pohyblivost II. a III. stupně – u zubů 23 a 33 pak stupeň viklavosti I.
Předplaťte si StomaTeam ONLINE a získejte neomezený přístup ke kompletnímu obsahu StomaTeamu.
objednat předplatné- Klinge B, Klinge A, Bertl K, Stavropoulos A. Peri-implant diseases. Eur J Oral Sci. 2018 Oct; 126 Suppl 1:88-94.
- Elani HW, Starr JR, Da Silva JD, Gallucci GO. Trends in Dental Implant Use in the U.S., 1999-2016, and Projections to 2026. J Dent Res. 2018 Dec;97(13):1424-1430.
- Sgolastra F, Petrucci A, Severino M, Gatto R, Monaco A. Periodontitis, implant loss and periimplantitis. A meta-analysis. Clin Oral Implants Res. 2015 Apr;26(4): e8-e16.
- Smeets R, Henningsen A, Jung O, Heiland M, Hammächer C, Stein JM. Definition, etiology, prevention and treatment of peri-implantitis--a review. Head Face Med. 2014 Sep 3; 10:34.
- Young L, Grant R, Brown T, Lamont T. Does a history of periodontal disease affect implant survival? Evid Based Dent. 2021 Jan;22(1):24-25.
- Altay MA, Tozoğlu S, Yıldırımyan N, Özarslan MM. Is History of Periodontitis a Risk Factor for Peri-implant Disease? A Pilot Study. Int J Oral Maxillofac Implants. 2018 January/February;33(1):152–160.
- Chevalier M, Ranque S, Prêcheur I. Oral fungalbacterial biofilm models in vitro: a review. Med Mycol. 2018 Aug 1;56(6):653-667.
- Sahrmann P, Gilli F, Wiedemeier DB, Attin T, Schmidlin PR, Karygianni L. The Microbiome of Peri-Implantitis: A Systematic Review and Meta-Analysis. Microorganisms. 2020 May 1;8(5):661.
- Sterzenbach T, Helbig R, Hannig C, Hannig M. Bioadhesion in the oral cavity and approaches for biofilm management by surface modifications. Clin Oral Investig. 2020 Dec;24(12):4237-4260.
- Meffert RM. Periodontitis and periimplantitis: one and the same? Pract Periodontics Aesthet Dent. 1993 Dec;5(9):79-80, 82.
- Nastych O, Goncharuk-Khomyn M, Foros A, Cavalcanti A, Yavuz I, Tsaryk V. Comparison of Bacterial Load Parameters in Subgingival Plaque during Peri-implantitis and Periodontitis Using the RT-PCR Method. Acta Stomatol Croat. 2020 Mar;54(1):32-43.
- Schou S. Implant treatment in periodontitissusceptible patients: a systematic review. J Oral Rehabil. 2008 Jan;35 Suppl 1:9-22. doi: 10.1111/j.1365-2842.2007.01830. x. PMID: 18181930.
- Schou S, Holmstrup P, Worthington HV, Esposito M. Outcome of implant therapy in patients with previous tooth loss due to periodontitis. Clin Oral Implants Res. 2006 Oct;17 Suppl 2:104-23.
- Johnson TM. Smoking and periodontal disease. US Army Med Dep J. 2017 Oct-Dec;(3-17):67-70.
- Bascones-Martínez A, González-Febles J, Sanz-Esporrín J. Diabetes and periodontal disease. Review of the literature. Am J Dent. 2014 Apr;27(2):63-7.
- Herring ME, Shah SK. Periodontal disease, and control of diabetes mellitus. J Am Osteopath Assoc. 2006 Jul;106(7):416-21.
- Hatzimanolakis P, Tsourounakis I, Kelekis-Cholakis A. Dental Implant Maintenance for the Oral Healthcare Team. Compend Contin Educ Dent. 2019 Jul/Aug;40(7):424-429; quiz 430.
- Rösing CK, Fiorini T, Haas AN, Muniz FWMG, Oppermann RV, Susin C. The impact of maintenance on peri-implant health. Braz Oral Res. 2019 Sep 30;33(suppl 1): e074.
- Monje A, Aranda L, Diaz KT, Alarcón MA, Bagramian RA, Wang HL, Catena A. Impact of Maintenance Therapy for the Prevention of Peri-implant Diseases: A Systematic Review and Meta-analysis. J Dent Res. 2016 Apr;95(4):372-9.
 Články
Články
20. 2. 2024 | Implantologie
Autoři zkoumají využití digitálního pracovního postupu a mezioborového plánování ke zlepšení kvality léčby implantáty. Technologie počítačem podporovaného navrhování a počítačem podporované výroby...
 Články
Články
27. 11. 2024 | Implantologie
Použití pasivní a aktivní navigace při implantaci umožňuje dosáhnout relativně přesné pozice, hloubky i angulace štoly pro implantát, a tím pádem dobrou prediktabilitu protetického ošetření. Zejména používání operačních šablon pro pasivní navigaci…
 Články
Články
2. 8. 2024 | Implantologie
Nejen dentální implantologie a stomatologie, ale celkově medicína i každá oblast našeho života je více či méně ovlivněná digitalizací, automatizací a AI. Technologické pokroky a postupy nám pomáhají zjednodušit...
- Zubní lékař Zubní lekar
- Dentální hygienistka Dentální hygienista/ka
- Dentální hygienistka Zubní klinika IMPLANTA přijme Dentální hygienistku
- Dentální hygienistka Přijmeme - DENTÁLNÍ HYGIENSTA/KA
- Zubní lékař ZUBNÍ LÉKAŘ/KA - modelace 3D léčebných plánů pod garantem













